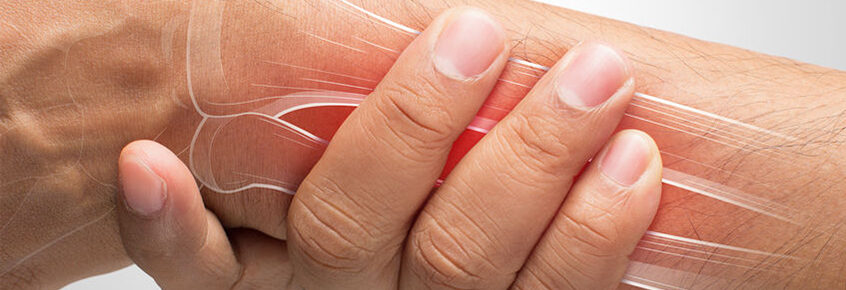
Une ténosynovite est une inflammation du tendon et de la gaine synoviale qui l’entoure. Certains tendons sont en effet entourés d’une gaine synoviale qui facilite leur glissement dans des zones mécaniques à risque comme les poignets, les doigts, les chevilles et le long chef du biceps au bras. Cette structure protectrice peut, dans des situations pathologiques, s’enflammer, s’épaissir et/ou se remplir de liquide entrainant des difficultés au cours de la tentative de glissement du tendon au cours du mouvement. L’origine de l’inflammation peut être d’ailleurs l’inflammation du tendon lui-même.
Symptômes de la ténosynovite
On peut ainsi distinguer deux formes de ténosynovite selon les modifications locales: la forme exsudative où l’épanchement prédomine et la forme sténosante où l’inflammation avec œdème est importante, rétrécissant le diamètre de la gaine et augmentant celui du tendon. Dans la forme exsudative le tendon se présente sous une tuméfaction fusiforme avec rougeur de la peau étendue sur une certaine longueur du tendon avec limitation des mouvements, palpation et mise sous tension du tendon très douloureuse. La présence de fibrine liée à l’inflammation peut déterminer des crépitations lors de la mobilisation passive : c’est l’aï crépitant des ténosynovites. La forme sténosante avec rétrécissement relatif des conditions de glissement entraîne un frottement qui accentue l’épaississement et favorise l’abrasion du tendon.
Diagnostic
Il est essentiellement clinique avec une douleur provoquée à l’étirement passif du tendon, par la contraction volontaire contre résistance du tendon et par palpation du tendon. Il est confirmé par l’échographie qui prend une place importante dans cette forme de tendinite d’autant qu’elle permet l’éventuelle ponction du liquide et l’infiltration précise de la gaine lorsque ce geste est nécessaire. Il peut être complété par une demande d’examens biologiques à la discrétion du médecin et selon les cas (NFP, VS CRP, Facteurs Rhumatoïdes, acantiCCP2, ACAN, acide urique, calcémie…). Il ne faut pas oublier de rechercher une porte d’entrée infectieuse même ignorée du patient (piqûre récente, plaie cutanée de voisinage, coupure avec un verre domestique…), la prise en charge devenant bien sûr différente.
Traitements de la ténosynovite
Il comporte en priorité le repos du tendon et dans les formes très inflammatoires l’utilisation du froid. Les antalgiques oraux sont de règle plus ou moins associés aux anti-inflammatoires quand cela est possible. Ces formes de tendinite vont être, du fait de l’intensité de la douleur et des symptômes locaux, directement prises en charge par une infiltration de cortisone en 1° intention.
Il convient d’entreprendre un bilan mécanique pour éliminer toutes les causes favorisant la tendinite (mauvaise chaussures, matériel utilisé…), un bilan nutritionnel (défaut d’hydratation, alimentation déséquillibrée…). Dès l’amélioration progressive des symptômes cliniques et sans attendre le passage à la chronicité de ceux-ci, toujours possible dans les formes qui semblent traîner, il importe d’introduire une supplémentation d’éléments propres à nourrir le tendon et à favoriser la cicatrisation complète. Cette démarche deviendra systématique en cas de tendinite récidivante.
Les localisations les plus fréquentes
On a surtout :
- la ténosynovite radiale de “de Quervain” déjà traitée dans un autre chapitre.
- la ténosynovite des fléchisseurs des doigts ou des orteils (à différencier des “doigts à ressaut” qu’on peut aussi d’ailleurs classer dans ces ténosynovites.
- la ténosynovite du long biceps brachial dans son passage au niveau de la gouttière bicipitale humérale.
- la ténosynovite du jambier antérieur
- la ténosynovite des péroniers latéraux.
Le doigt ou le pouce à ressaut
Chaque doigt possède 3 phalanges qui ont chacune un petit tunnel dans lequel passe le tendon fléchisseur qui permet la flexion. Si le tendon s’épaissit ou si un nodule se forme, le passage dans le tunnel deviendra difficile. La flexion devient de plus aléatoire et douloureuse et le nodule va augmenter de volume. Il va se produire à partir d’un certain moment un phénomène de ressaut au passage du tendon à l’entrée comme à la sortie du tunnel. Il s’agit donc bien d’une ténosynovite.
Le diagnostic est très simple, avec l’interrogatoire. On recherche le nodule généralement en regard de la tête de la première phalange. Bien sûr une échographie peut aider à visualiser le tendon. Le traitement consiste en infiltration de cortisone ou chirurgie libératrice après échec.